Los sensores químicos poseen la capacidad de revolucionar el sistema de salud de múltiples formas. Se anticipa que transformarán la provisión de servicios, optimizando las observaciones clínicas mientras disminuyen costos al facilitar diagnósticos y tratamientos más rápidos, precisos y personalizados.
Las características anticipadas superan las de cualquier dispositivo actualmente en uso
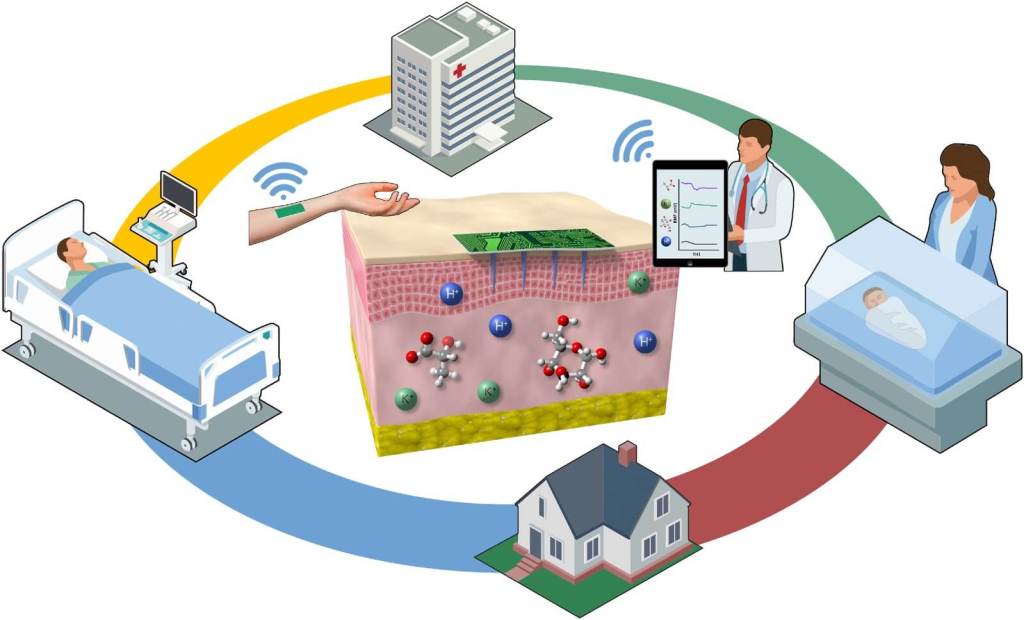
Los sensores químicos se están posicionando como un vehículo para transformar la atención sanitaria de un sistema reactivo a uno más proactivo y personalizado. Podrían mejorar los resultados clínicos, reducir costos y democratizar el acceso a una atención médica de calidad. La integración de tecnologías de detección innovadoras en las prácticas sanitarias cotidianas podría hacer que el sistema sea más eficiente, rentable y centrado en el paciente.
¿Cómo funcionan? Los sensores químicos son capaces de identificar biomarcadores específicos en fluidos corporales como sangre, saliva, sudor, líquido intersticial (presente en órganos, incluida la piel) y orina, facilitando así el diagnóstico precoz de enfermedades o infecciones. Los sensores portátiles utilizados en el punto de atención al paciente permiten obtener resultados de manera expedita, minimizando retrasos en la administración de tratamientos y facilitando la monitorización de la salud en tiempo real. Para ello, el sensor se integra en dispositivos como relojes inteligentes o parches epidérmicos, por ejemplo.
Los sensores químicos también pueden ser utilizados desde casa o incluso servir para monitorizar órganos durante una cirugía mayor, incluyendo trasplantes. La información en continuo que pueden proporcionar es realmente completa en estos casos. Para enfermedades crónicas, los datos continuos ayudan a ajustar los planes de tratamiento para mejorar los resultados, ofreciendo una forma no invasiva (o mínimamente invasiva) de monitorizar el estado de salud. Se cree que esto puede reducir las visitas al hospital y la carga en los centros de salud, permitiendo a los pacientes gestionar su salud desde cualquier lugar y en cualquier momento, y solo acudiendo a puntos de atención cuando es realmente necesario, liberando así recursos para casos urgentes.

En contextos clínicos y de investigación, los sensores químicos permiten supervisar la eficacia y los efectos adversos de los fármacos, acelerando su desarrollo y facilitando los ensayos clínicos. Asimismo, ejercen una función crucial en la vigilancia de infecciones al identificar con celeridad patógenos, incluidas enfermedades emergentes. Pueden contribuir a la prevención de enfermedades al detectar señales de alerta tempranas, lo que posibilita la implementación de modificaciones en el estilo de vida antes de que se manifiesten las condiciones relacionadas.
La aplicación que pueden desempeñar en un entorno de cuidados intensivos (UCI) es realmente excepcional, con un papel crucial en la mejora de la calidad de la atención basado en una monitorización continua y no invasiva, la detección temprana de complicaciones, la mejora de la toma de decisiones y la optimización de recursos. En las UCI, los pacientes suelen requerir una monitorización verdaderamente continua y de muchos parámetros bioquímicos, ya que su estado puede cambiar rápidamente. Los métodos tradicionales que se utilizan hoy en día, como los análisis de sangre o las revisiones manuales, no son tan frecuentes y resultan invasivos. Así, a medida que la tecnología avanza, es probable que los sensores químicos sustituyan las prácticas actuales en los entornos de cuidados críticos, transformando la forma en que se monitoriza y trata a los pacientes en la UCI y, en última instancia, dando lugar a mejores resultados y una atención más eficiente.
Algunos sensores químicos ya se encuentran presentes en nuestro entorno cercano
Existen diversos sensores químicos de amplia popularidad que han evidenciado con creces su poder de transformación de la gestión del estado de salud, en términos de diagnóstico, seguimiento y tratamiento. Dos ejemplos significativos son el sensor de glucosa y las pruebas de COVID.
Los sensores de glucosa comerciales (también llamados glucómetros) se basan en una lectura electroquímica u óptica capaz de cuantificar la concentración de glucosa en fluidos corporales, en sangre o en el líquido intersticial. Estos sensores se utilizan predominantemente por individuos con diabetes mellitus, con la finalidad de supervisar sus niveles de glucemia y ajustar su régimen terapéutico. Para los aparatos que realizan análisis de sangre, es necesario que la persona realice una extracción de sangre por punción digital, pinchando la piel de la yema del dedo con una pequeña lanceta. La punción facilita la salida de una pequeña cantidad de sangre que se coloca en una tira reactiva que contiene el sensor químico. En este, existen determinadas sustancias integradas que interactúan pertinentemente con la molécula a detectar (glucosa, en este caso), para generar una señal electroquímica u óptica que es medible gracias a un componente electrónico diseñado para tal propósito. Esa señal se convierte en un resultado cuantificable, la cual es mostrada por el dispositivo al paciente (por ejemplo, los niveles de glucosa en sangre).
Para la realización de mediciones en líquido intersticial, más concretamente justo debajo de la parte superior de la piel (en la dermis), el sensor de glucosa se coloca en la base de un conjunto de microagujas que penetran la piel para colectar el líquido. Este fluye mediante capilaridad hasta la zona donde están los reactivos del sensor, y genera la señal electroquímica u óptica que se lee gracias a la electrónica para proporcionar el resultado final, similar al caso de las tiras reactivas. Este sistema de análisis es mínimamente doloroso, no requiere extracción de sangre, presenta un menor riesgo de infección, mayor comodidad y puede integrarse en sistemas de monitoreo continuo de glucosa. No obstante, cuando se determina un desajuste en el estado del paciente, se debe acudir a un punto de control de salud para verificar la situación y obtener los niveles de glucosa en sangre, cuya medida es más precisa que la que proporciona el sistema basado en microagujas.
Sea cual sea el formato de un sensor químico, la señal que se mide debe de ser solo proporcionada por el compuesto que se desea analizar, en este caso glucosa. Así, los reactivos y componentes inmovilizados en el sensor son específicos para tal fin. Aunque los tests de COVID-19 también tienen el formato de tira reactiva, analizan una muestra diferente (saliva o hisopado nasal) y sus componentes son totalmente distintos, para garantizar la mencionada especificidad. Por ejemplo, una prueba de saliva para COVID-19 detecta la presencia del virus SARS-CoV-2 (el virus que causa la COVID-19) mediante reacción de sus antígenos (proteínas virales) con los correspondientes anticuerpos que se encuentran inmovilizados en la tira reactiva. Si se detectan antígenos, la prueba muestra una línea visible.
Podemos conocer o no cómo el sensor de glucosa ha revolucionado el control de la diabetes y cómo ha ayudado a miles de personas en el mundo, dependiendo de si nosotros mismos padecemos la enfermedad, conocemos a alguien cercano en esa situación o simplemente estamos informados sobre esta realidad. Pero hay una probabilidad muy alta de que cualquier persona esté al tanto, y hasta se sienta agradecido, de cómo los tests rápidos de diagnóstico de COVID-19 influenciaron de una manera favorable la dirección de la pandemia. La prueba revolucionó la gestión de la pandemia al ofrecer una forma rápida, sencilla y asequible de detectar el virus. Permitió realizar millones de pruebas en todo el mundo, incluyendo entornos de alto riesgo como escuelas, aeropuertos y lugares de trabajo. La posibilidad de autoevaluación contribuyó a aumentar la capacidad de realización de pruebas en todo el mundo. En comparación con otras pruebas que requerían un tratamiento complejo de la muestra biológica y su análisis centralizado en un laboratorio (como por ejemplo la detección del tipo PCR), su uso generalizado catalizó la realización de pruebas a gran escala, lo que fue esencial para limitar la propagación y aliviar la presión sobre los sistemas sanitarios.
Sin duda, esto es parte de la belleza de los sensores químicos: la posibilidad de hacer medidas “in situ” con un tratamiento mínimo y sencillo de la muestra, o hasta incluso sin necesitar ninguna recolección de esta, ya que el sensor es capaz de actuar de una manera totalmente descentralizada. Podemos imaginar que no solo el campo de la clínica y la sanidad se beneficiaría de esta ventaja. Sensores midiendo en continuo los niveles de contaminantes en un río para actuar como alarmas, dispositivos adheridos a las plantas de un cultivo para optimizar su crecimiento, parches que analizan el sudor durante la realización de actividades deportivas con el fin de monitorizar el estado de bienestar. Estos son solo algunos ejemplos de donde se espera ver una explotación tangible de los sensores químicos portables.

Microagujas que se transforman en sensores químicos: Instrumento polivalente para un control continuo y en tiempo real que se encuentra en un auge constante
Los sensores químicos se pueden desarrollar en formato microaguja, es decir, la microaguja en sí misma constituye el sensor. Esto presenta la ventaja de poder efectuar medidas directas en el líquido intersticial, por ejemplo, de forma transdérmica. Se cree que la sangre y el líquido intersticial poseen la misma composición para ciertas moléculas. Por lo tanto, las microagujas con capacidad de detección podrían en un futuro reemplazar a los análisis de sangre convencionales, proporcionando la misma información, pero de manera mínimamente invasiva, más conveniente para el individuo, rápida, sencilla y prácticamente indolora mientras suministran datos en tiempo real y en continuo.
Imaginemos una UCI con pacientes totalmente monitorizados por microagujas, utilizando un par de parches epidérmicos minúsculos posicionados en un brazo. Estos parches transmiten información continua y en tiempo real de los niveles de una decena de biomarcadores que están conectados con la deshidratación, niveles de insulina, estados de shock, sepsis, problemas respiratorios, función renal, función cardiovascular, estrés, infecciones y procesos inflamatorios, entre otros. La riqueza de las observaciones a nivel clínico sería única, así como la capacidad de actuación que se tendría para gestionar la salud del paciente y la eficiencia de la atención médica.
En este contexto, un caso actual de estudio es el de la medición de los gases en sangre por medio de microagujas, como por ejemplo el dióxido de carbono (CO2). Hasta la fecha, se necesita de punciones arteriales dolorosas y riesgosas para poder adquirir mediciones precisas de CO2 en sangre. Primero, se extrae y recoge la sangre arterial con unas agujas y recolectores especiales. Después, se lleva la muestra al laboratorio para efectuar su análisis, incluyendo CO2 y otros gases (lo cual se denomina ABG), además de iones y ciertas biomoléculas, para cubrir la inspección de la función respiratoria y metabólica del paciente. Siempre y cuando la sangre y el líquido intersticial proporcionen la misma información clínica en cuanto a sus niveles de CO2, sería posible sustituir el método actual de detección por un sistema de microagujas diseñadas para tal fin.
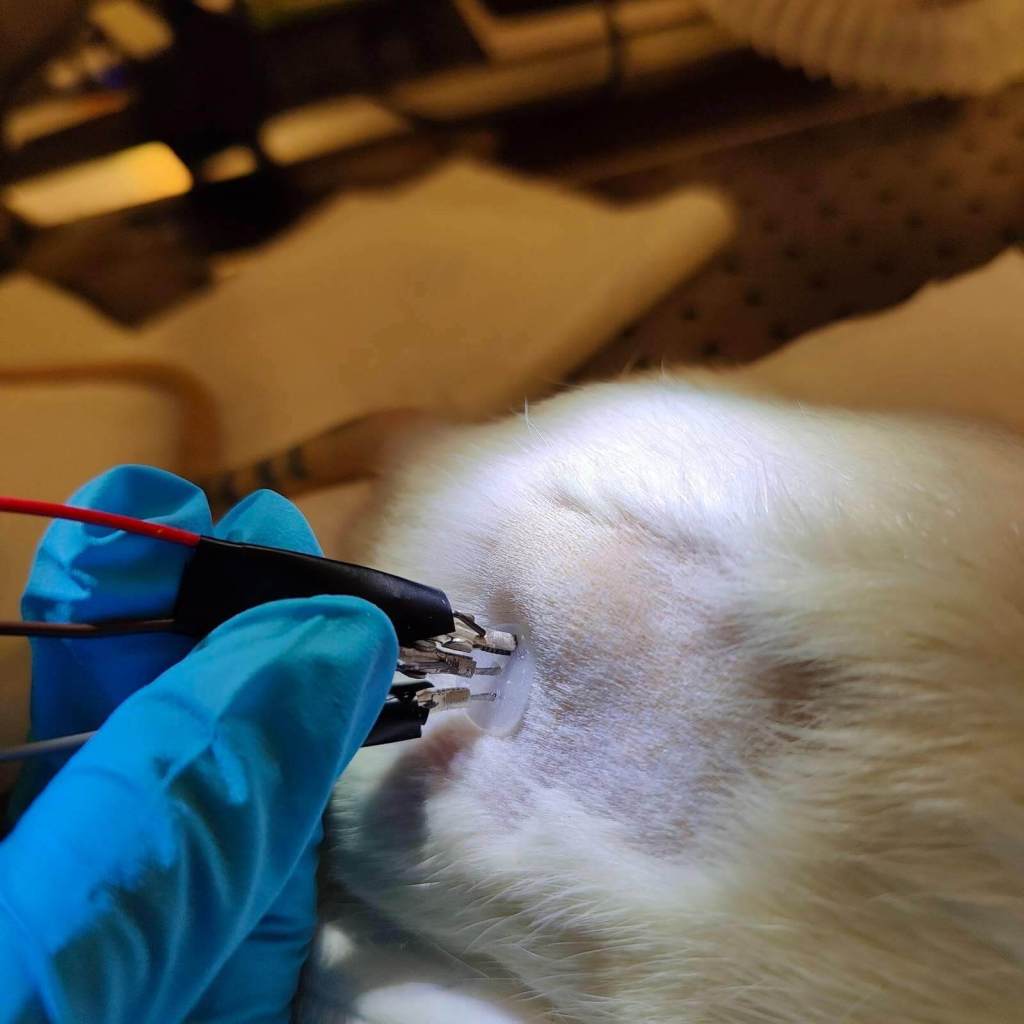
Así, ya se ha desarrollado un sistema de microagujas que están modificadas con una serie de elementos que permiten la lectura electroquímica y específica de CO2 de forma transdérmica. Se ha validado su funcionamiento en un modelo animal y se ha estudiado la correlación entre medidas en el líquido intersticial y en sangre. Las microagujas están insertadas en un parche flexible, que se coloca en la piel del sujeto y que contiene la electrónica para realizar las medidas electroquímicas una vez que las microagujas penetran la piel de una forma casi imperceptible. Las medidas se transfieren de forma inalámbrica a un teléfono móvil que permite visualizar los niveles de concentración de CO2 y cómo estos van variando en tiempo real. Sin duda, los resultados de esta investigación constituyen un gran paso en establecer los precedentes científicos y evidencias experimentales que den acceso a la demostración de esta tecnología en humanos.
La evaluación mediante inteligencia artificial (IA) de los millones de observaciones y resultados que pueden proporcionar los sensores químicos en formato microaguja aplicados en pacientes debe formar parte de la agenda de esta tecnología. La IA podría identificar patrones y cambios en la salud del paciente que quizás un médico no notaría de inmediato, lo que permitiría ajustes en el tratamiento y hacer estos más personalizados. Por ejemplo, se podría amoldar automáticamente la cantidad de insulina que un paciente necesita según sus niveles de glucosa. Y esto es extensible a cualquier tratamiento o administración de fármaco. Más aún, la AI podría ayudar a la predicción temprana de enfermedades cuyo diagnóstico es complicado hasta que no se presentan ciertos síntomas mediante los modelos adecuados. Por ejemplo, este es el caso de la enfermedad renal crónica (CKD), la cual la mayoría de las veces es diagnosticada en sus estadios avanzados, cuando la salud del individuo ya está significativamente comprometida.
En conjunto, existen indicios de que los sensores químicos, particularmente en formato microaguja, transformarán la administración sanitaria, haciendo la atención médica más precisa y accesible. Combinados con otras tecnologías emergentes como la AI, los sensores químicos posibilitarán una optimización del diagnóstico y la democratización de tratamientos totalmente personalizados. Nos encontramos potencialmente ante una oportunidad tecnológica para incrementar la expectativa de vida y el bienestar.
Referencias
- Parrilla, M., Cuartero, M., & Crespo, G. A. (2019). Wearable potentiometric ion sensors. TrAC Trends in Analytical Chemistry, 110, 303-320. doi: 10.1016/j.trac.2018.11.024
- García-Guzmán, J. J., Pérez-Ràfols, C., Cuartero, M., & Crespo, G. A. (2021). Microneedle based electrochemical (Bio) Sensing: Towards decentralized and continuous health status monitoring. TrAC Trends in Analytical Chemistry, 135, 116148. doi: 10.1016/j.trac.2020.116148

María Cuartero Botía
Doctorada en Química

Cortesía de Muy Interesante
Dejanos un comentario:
