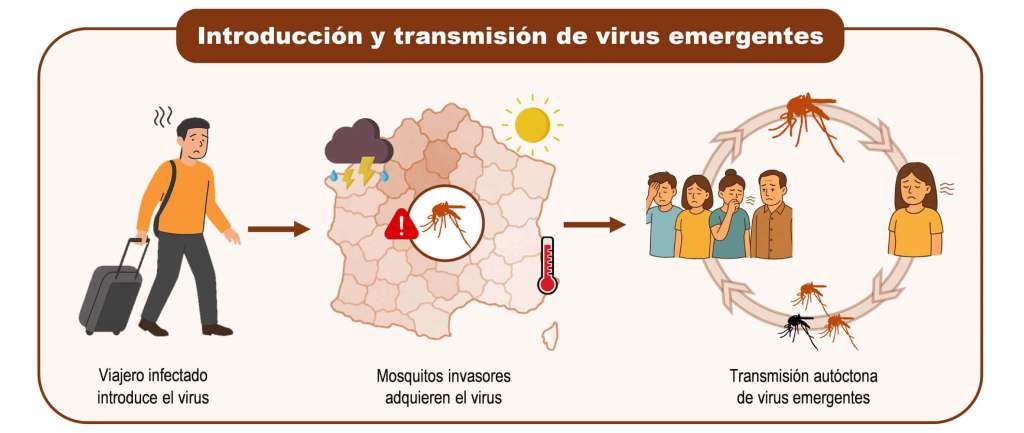
En pleno siglo XXI, los mosquitos han dejado de ser solo una molestia de los meses calurosos para convertirse en transmisores de enfermedades virales que avanzan con rapidez y amenazan nuestra salud. El cambio climático, la globalización y la urbanización descontrolada han favorecido la expansión de mosquitos invasores como Aedes aegypti y Culex pipiens, responsables de transmitir virus emergentes como dengue, zika, chikungunya o el virus del Nilo Occidental.
Hasta hace pocos años, en España las infecciones por estos virus se limitaban a casos importados: personas que se contagiaban en el extranjero y regresaban infectadas. Sin embargo, en 2018 la presencia del mosquito invasor en nuestro territorio cambió el panorama: se confirmaron los primeros casos autóctonos de dengue. Desde entonces, se han registrado nuevos episodios, incluido el más reciente en 2024, con ocho personas afectadas. De forma paralela, también se ha documentado transmisión local del virus del Nilo Occidental. Es decir, estos virus ya no solo llegan desde fuera, pueden circular dentro de nuestras fronteras (Figura 1).
El problema es que estos virus pueden provocar infecciones con síntomas similares, pero también complicaciones graves si no se detectan o se diferencian a tiempo. Por ello, las agencias de salud pública, como los Centros para el Control y la Prevención de Enfermedades (CDC) en Estados Unidos o el Centro Europeo para la Prevención y el Control de las Enfermedades (ECDC), mantienen una vigilancia constante y publican alertas para intentar anticipar brotes.
En este escenario, la ciencia está afinando sensores que no solo “escuchen” la presencia viral, sino que puedan detectar infecciones antes incluso de que aparezcan los síntomas. Y lo están logrando gracias a la combinación innovadora de nanotecnología e inteligencia artificial (IA).
Diagnosticar antes de que aparezcan los síntomas
El gran reto con estos virus es que muchas personas infectadas no presentan síntomas o los confunden con dolencias leves. Un dolor de cabeza con cansancio puede parecer trivial, pero podría ocultar una infección emergente. Además, los síntomas iniciales de dengue, zika o chikungunya son muy similares (fiebre, dolores musculares o articulares, fatiga, náuseas o sarpullidos), lo que complica el diagnóstico clínico, especialmente en zonas con recursos limitados. Esta dificultad para diferenciar entre virus no solo retrasa la atención médica adecuada, sino también las medidas de control epidemiológico necesarias para contener un brote. Para cuando se confirma un diagnóstico correcto, el virus puede haber avanzado ampliamente en la comunidad.
Además, las pruebas diagnósticas tradicionales suelen ser costosas, lentas o necesitan laboratorios especializados, lo que limita su accesibilidad en zonas remotas o con pocos recursos.
¿Y si pudiéramos detectar estos virus emergentes en sus primeras fases, incluso antes de que la persona se sienta mal? ¿Y si ese dato se pudiera enviar automáticamente a los sistemas de salud pública para anticipar y coordinar una respuesta rápida? Aquí es donde la nanotecnología y la IA entran en juego.
La nanotecnología al servicio de lo invisible
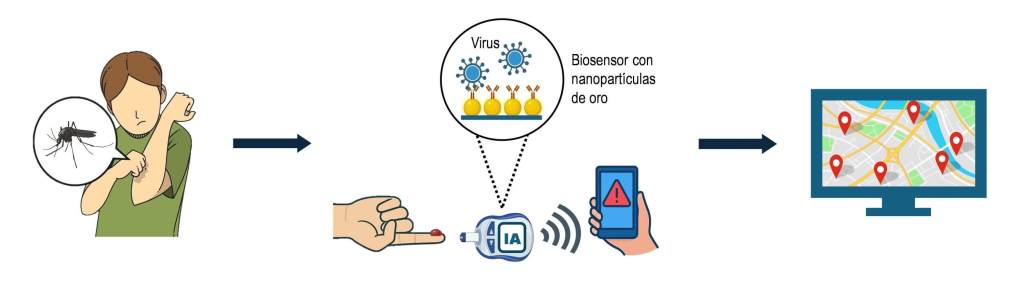
La nanotecnología trabaja con materiales y dispositivos a escala nanométrica, mil veces más pequeños que un cabello humano. En medicina, esta precisión permite crear biosensores diminutos capaces de detectar componentes del virus (material genético o proteínas) en una gota de sangre o saliva. Por ejemplo, algunos biosensores emplean nanopartículas de oro que cambian de color al unirse a proteínas del virus del dengue, haciendo visible la infección en minutos. Otros utilizan nanotubos de carbono o grafeno, materiales que conducen la electricidad de forma extraordinaria, para detectar variaciones eléctricas al contacto con el material genético del virus y diferenciar entre dengue, zika y chikungunya en una sola prueba.
Estos dispositivos generan señales eléctricas, ópticas o químicas al detectar el virus, que pueden ser interpretadas por aparatos portátiles similares a un glucómetro. Lo revolucionario es que no solo indican la presencia viral, sino que pueden identificar el tipo exacto de virus, y algunos incluso detectan varios virus distintos en una sola muestra.
Esto supone un avance sobre las pruebas rápidas actuales, que suelen ser inespecíficas o inaccesibles en muchas regiones. Además, estos biosensores son portátiles, económicos y fáciles de usar, ideales para entornos sin laboratorios avanzados. Pero aquí no termina la historia.
IA: la clave para interpretar y anticipar
La IA entra para analizar los datos que recogen estos biosensores. Gracias a algoritmos entrenados con miles de muestras, la IA puede reconocer patrones, clasificar tipos de virus y estimar la carga viral en cada persona. Si los biosensores están conectados en red (por ejemplo, a través de un móvil) los datos pueden enviarse en tiempo real a sistemas de vigilancia epidemiológica, donde se integran con información climática, movilidad humana y presencia de mosquitos.
Así, la IA puede mapear zonas de riesgo, detectar patrones de coinfección (como dengue y zika simultáneos) y emitir alertas tempranas si detecta aumentos inusuales en una región. Esto transforma cada diagnóstico en una herramienta predictiva para anticipar brotes antes de que ocurran. Mientras el mosquito transmite silenciosamente un virus, la tecnología ya está escuchando, analizando y, si fuera necesario, lanzando una alerta.
Biosensores inteligentes en acción: una mirada práctica
Uno de los grandes avances es que estos biosensores pueden usarse fuera del laboratorio. Su bajo costo y tamaño compacto permiten implementarlos en centros rurales, comunidades remotas o campamentos de emergencia. No requieren electricidad constante ni personal especializado. Además, las versiones conectadas a smartphones podrían integrarse en programas comunitarios de vigilancia o incluso en el autodiagnóstico.
Imaginemos a una persona en una zona rural con alta presencia de mosquitos. Al sentir molestias leves, usa un biosensor portátil, coloca una gota de sangre y, en minutos, el dispositivo indica si está infectada y con qué virus. Los datos son procesados por IA y, con el consentimiento del usuario, notificados a las autoridades sanitarias locales. Este sencillo gesto no solo ayuda a recibir atención rápida, sino que aporta información crucial para evitar un brote mayor. Si varios casos positivos surgen en una misma zona, se pueden activar medidas preventivas: fumigación, campañas informativas, o refuerzo sanitario (Figura 2).
Este diagnóstico precoz es especialmente vital para mujeres embarazadas expuestas al zika o personas inmunocomprometidas frente al virus del Nilo Occidental. La IA puede incluso diferenciar entre infecciones recientes, pasadas o simultáneas, algo difícil con las pruebas tradicionales.
Además, estas plataformas tecnológicas no se limitan solo a virus transmitidos por mosquitos. En un futuro cercano, podríamos disponer de dispositivos capaces de detectar de forma rápida y precisa infecciones víricas emergentes y también otras enfermedades, como pandemias respiratorias o infecciones zoonóticas. De hecho, la pandemia de COVID-19 ha acelerado el desarrollo de estas tecnologías, impulsando la innovación en el diagnóstico de enfermedades infecciosas. Gracias a ello, nos acercamos a un escenario en el que la detección temprana será clave para afrontar muchas amenazas sanitarias.
Más allá del diagnóstico: vigilancia ciudadana y digital
La tecnología no solo está en manos de especialistas. Plataformas como MosquitoDashboard.org permiten a cualquier persona con un móvil enviar fotos y ubicaciones de mosquitos sospechosos. Estas imágenes, validadas por expertos, construyen mapas actualizados de especies invasoras. La ciudadanía se convierte así en aliada de la vigilancia epidemiológica y las campañas de control. Si se detecta Aedes aegypti en un área nueva, las autoridades pueden anticipar medidas antes de que se desate un brote. La IA también ayuda a clasificar imágenes y mejorar la precisión de estos sistemas.
Además, herramientas como HealthMap.org, impulsada por la Universidad de Harvard, transforman a la población en parte activa de la vigilancia sanitaria global. Cualquier persona puede reportar síntomas o diagnósticos, mientras la IA analiza de forma continua miles de datos públicos procedentes de noticias, informes oficiales y redes sociales. El resultado es un mapa interactivo que muestra, en tiempo real y a escala global, dónde están emergiendo brotes de virus y otras enfermedades infecciosas.
Retos por delante
Aunque estos avances son prometedores, el camino todavía presenta desafíos importantes. Es fundamental comprobar que los biosensores funcionen con fiabilidad en condiciones reales y variadas, más allá del laboratorio. Otro reto igual de importante, es garantizar la privacidad de los datos personales y su uso ético. Transmitir información médica a sistemas de IA o a redes sanitarias requiere marcos legales sólidos y medidas para proteger los derechos de los usuarios. La tecnología debe servir a las personas, no vigilarlas.
También es vital evitar la brecha tecnológica: no todos los países o regiones tienen acceso a estas innovaciones. Su implementación debe ir acompañada de políticas públicas que promuevan la equidad y la cooperación internacional, para que su impacto sea realmente global.
Conclusión inteligente: escuchar antes de que sea tarde
En un mundo donde los mosquitos se expanden a gran velocidad y traen a nuestro entorno virus que antes no circulaban, no podemos esperar a que un brote se salga de control. Necesitamos herramientas que actúen antes del colapso, no después. La alianza entre nanotecnología, IA y ciencia ciudadana nos ofrece justo eso: la capacidad de escuchar las señales invisibles de un virus y responder con rapidez, precisión y coordinación.
No se trata solo de diagnosticar más rápido, sino de prevenir, anticipar y proteger a las poblaciones más vulnerables. Convertir al mosquito en una fuente de información y a la IA en su intérprete es estar un paso por delante de la próxima epidemia. Porque en salud pública, actuar antes es sinónimo de salvar vidas.
Referencias
- Agencia de Salud Pública de Cataluña. (2024). Actualización 16.09.2024 del brote de dengue autóctono en Cataluña. https://salutpublica.gencat.cat/ca/detalls/Article/dengue-actualitzacio
- Akkaş, T., Reshadsedghi, M., Şen, M., Kılıç, V., & Horzum, N. (2025). The role of artificial intelligence in advancing biosensor technology: Past, present, and future perspectives. Advanced Materials, 2504796. doi: 10.1002/adma.202504796
- Centers for Disease Control and Prevention. (2025). Health Topics A-Z. https://www.cdc.gov/health-topics.html
- Centro de Coordinación de Alertas y Emergencias Sanitarias. (2018). Evaluación Rápida de Riesgo. Primeros casos de dengue autóctono en España. Actualización noviembre 2018. Ministerio de Sanidad, Consumo y Bienestar Social. https://www.sanidad.gob.es/profesionales/saludPublica/ccayes/alertasActual/docs/ERR_Dengue_autoctono_Espana.pdf
- European Centre for Disease Prevention and Control. (2025). Public health topics. Diseases A-Z. https://www.ecdc.europa.eu/en/all-topics
- Global Mosquito Observations Dashboard. (2025). https://mosquitodashboard.org/
- HealthMap. (2025). https://www.healthmap.org/es/
- Kharwadkar, S., & Herath, N. (2024). Clinical manifestations of dengue, Zika and chikungunya in the Pacific Islands: A systematic review and meta-analysis. Reviews in Medical Virology, 34(2), e2521. doi: 10.1002/rmv.2521
- Leung, X. Y., Islam, R. M., Adhami, M., Ilic, D., McDonald, L., Palawaththa, S., … Karim, M. N. (2023). A systematic review of dengue outbreak prediction models: Current scenario and future directions. PLoS Neglected Tropical Diseases, 17(2), e0010631. doi: 10.1371/journal.pntd.0010631
- Mosquito Alert. (2025). https://www.mosquitoalert.com/
- Pan American Health Organization. (2025). Topics. https://www.paho.org/en/topics
- Quero-Delgado, M., Codina, H., Gómez, R., Terán, F. J., Muñoz-Fernández, M. A., Jiménez, J. L., … Martínez, I. (2025). Advances in nanotechnology-enabled optical biosensors for dengue virus detection: A systematic review. Medical Research Reviews. doi: 10.1002/med.70006
- Remesh, S. D., Karuppanan, S., Perumal, V., Gopinath, S. C. B., Ovinis, M., Raja, P. B., Arumugam, N., & Kumar, R. S. (2025). Sensitive detection of dengue serotype-4 on lignin-derived graphene nanofibre and manganese oxide composite by DNA-sensing. Scientific Reports, 15(1), 25511. doi: 10.1038/s41598-025-10518-9
- Riya, N. J., Chakraborty, M., & Khan, R. (2024). Artificial intelligence-based early detection of dengue using CBC data. IEEE Access, 12, 112355–112367. doi: 10.1109/ACCESS.2024.3443299
- Santos-Silva, R., Florentino, P. T. V., Cerqueira-Silva, T., Oliveira, V. A., Junior, J. B., Barbosa, G. C. G., Penna, G. O., Boaventura, V. S., Ramos, P. I. P., Barral-Netto, M., & Marcilio, I. (2025). Primary health care data-based early warning system for dengue outbreaks: A nationwide case study in Brazil. The Lancet Regional Health – Americas, 48, 101165. doi: 10.1016/j.lana.2025.101165
- Simão, E. P., Silva, D. B. S., Cordeiro, M. T., Gil, L. H. V., Andrade, C. A. S., & Oliveira, M. D. L. (2020). Nanostructured impedimetric lectin-based biosensor for arboviruses detection. Talanta, 208, 120338. doi: 10.1016/j.talanta.2019.120338
- The Rockefeller Foundation. (2025). Using artificial intelligence, Cali takes action against dengue. https://www.rockefellerfoundation.org/news/using-artificial-intelligence-cali-takes-action-against-dengue/
- World Health Organization. (2025). Health topics. https://www.who.int/health-topics/World Mosquito Program, Monash University. (2025). Learn: Mosquito-borne diseases. https://www.worldmosquitoprogram.org/en/learn/mosquito-borne-diseases

Helena Codina Márquez
Graduada en Biotecnología. Máster en Bioingeniería. Investigadora predoctoral, Instituto de Salud Carlos III


Daniel Sepúlveda Crespo
Doctor en Biociencias Moleculares. Investigador Miguel Servet, Instituto de Salud Carlos III


Marta Quero Delgado
Graduada en Biomedicina Básica y Experimental. Máster en Microbiología Aplicada a la Salud Pública e Investigación en Enfermedades Infecciosas. Investigadora predoctoral, Instituto de Salud Carlos III


Isidoro Martínez González
Doctor en Ciencias Biológicas. Científico Titular de OPIs, Instituto de Salud Carlos III


Salvador Resino García
Doctor en Ciencias Biológicas. Investigador Científico de OPIs, Instituto de Salud Carlos III

Cortesía de Muy Interesante
Dejanos un comentario:
